从NEJM胸腺切除术谈起,顺便回顾下重症肌无力的经典研究
作者:北京医院神经内科 李凯医生
本文为作者授权医脉通发布,转载请务必于文首注明作者和来源“医脉通”。
谈谈NEJM的胸腺切除术研究
新英格兰医学杂志,作为医学杂志的霸主,神经科的临床文章并不多,每篇都是临床研究的模范,都值得细细研读。今天谈谈新近发表的有关经胸骨胸腺扩大切除术治疗重症肌无力的文章(小编前两天速递过:胸腺切除确认有效,重症肌无力管理再上新台阶)。
先说这个研究大概怎么回事,这个很容易,摘要里面已经说的很清楚了。对于乙酰胆碱受体抗体阳性,不伴胸腺瘤的重症肌无力患者(MGFA II-IV级,可以简单理解为无危象的全身型),起病5年内接受经胸骨胸腺扩大切除术+强的松,与单独使用强的松相比,经胸骨胸腺扩大切除术组不但症状轻,服强的松剂量还小。不但强的松吃得少,额外的硫唑嘌呤需求也低。手术不但疗效确切,治疗相关的坏症状还少。虽然手术时候麻烦一下,后续因为病情加重住院却比非手术组少。可以这么说,手术组全面碾压了药物组。
(后面本文如无特殊说明,胸腺切除术[指代NEJM这篇文章的]都是经胸骨胸腺扩大切除术,都用全称有些太啰嗦。)
配合着图看更明了,下图是重症肌无力定量评分(QMG,Quantitative MG Score),可以看出手术组病情明显轻,而且是一路领先。
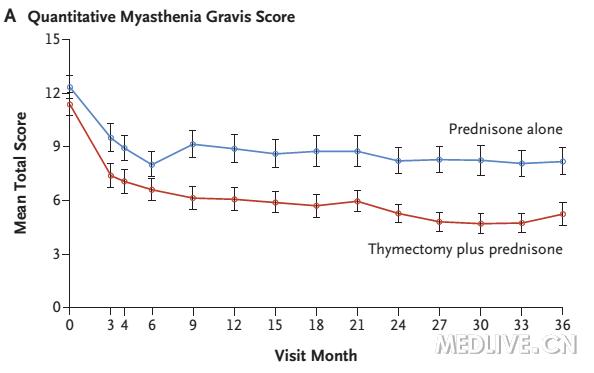
点击可查看大图
下图是强的松剂量,可以看出手术组强的松剂量明显低:
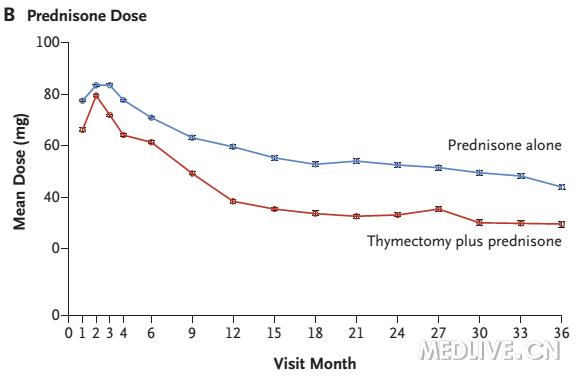
点击可查看大图
虽然结果看起来很简单,这却是近些年来MG临床研究的重大成果。随着免疫抑制治疗日渐流行,人们对付MG的武器越来越多,胸腺切除术的地位逐渐下降。特别是2000年美国出了个半指南性质的文件,对胸腺切除术只有比较弱的推荐,之后美国的胸腺切除术例数急剧减少。这个临床研究为胸腺切除术提供了重大支撑。
别看才一百来个患者,从设计、实施、数据分析,到最后写文章,每一步都很细致。先说大方向:
➤ 1. 主要研究终点有两个,一个是三年QMG评分,另一个是三年的强的松剂量。这就排除了药物的干扰,比方说某一组QMG评分低一点,但恰巧由于某种原因,那组激素量高一点,这事儿就说不清了。而这个结果,恰恰是手术组,不但评分低,而且强的松剂量还少,硫唑嘌呤用的更少,充分显示了手术的强大作用。
➤ 2. 主要研究终点并没有简单的用某一个随访时间点的病情轻重/强的松剂量,而是用时间加权的QMG评分/强的松剂量,充分利用了三年里一次次随访的数据(血汗不能白流!),体现了胸腺切除术的长期效果。
一些细节也值得点赞,比如说患者手术后,一是胸口有疤,低胸衣服、或者衣服透一点就能暴露身份啊,人家就强调患者随访时要穿黑色、高领T恤,保证不该看到的地方绝对看不到。二是术后的前四个月患者有可能胸部伤口疼啊痒啊的即使衣服好也不一定能保密,所以真正的盲法评价术后神经系统功能是从完成手术四个月后开始。
这个临床试验做得真心不容易。首先设计就花了很大心血,临床医生和生物统计专家密切协作,连PI都是一个生物统计的加一个临床医生的双核心模式,然后再有一大票专业的核心团队:既有专职做研究的PhD,又有临床为主业的MD;既有神经内科医生,又有胸外科医生;既有医院的人,还有研究所的人,甚至资助方NINDS(美国神经疾病和卒中研究所)的人也打入核心团队。
研究最开始制订的目标是入组200名患者,入组标准发病3年内,年龄限于18-60岁。结果做啊做,进展实在是太慢了。大家开个会说,咱们自己何苦为难自己,松点吧,改成起病5年内,年龄上限放宽到了65岁,目标患者数改成150人。这么努力,那么努力,最后也只入组了126名患者。
这个研究一直拖拖拉拉好多年,从2006年制订出protocol开始入组,到2016年发表文章,历时10年,拖得PI都跳槽了。我看clinicaltrials.gov上PI们明明是西南医学中心和阿拉巴马大学柏明翰分校的,可文章通讯作者+第一作者却是布法罗的,好奇怪啊,布法罗根本就没在clinicaltrial.gov登记的中心里啊,怎么能平白拣个通讯作者+第一作者呢。一看作者名字,一查他简历,才明白原来这个研究耗得太久,PI都被挖走了……
后续还有许多问题值得研究,手术+激素优于单用激素,但硫唑嘌呤+激素也优于单用激素,那手术和硫唑嘌呤要不要比比呢?还有,NEJM文章研究的是开胸胸腺切除术,那微创的效果到底是否可以与开胸媲美呢?胸腺病理是否有淋巴滤泡增生和效果有关吗?
另外,精准医学越来越时髦的今天,仅仅有这种囊括各种MG患者的研究是不够的,男的和女的一样吗?年轻的和年老的一样吗?还有眼肌型的呢?其他抗体引起的MG呢?还有基因呢?需要解决的问题太多了。追随这篇NEJM大牛文章的脚步,MG临床研究未来的路还有很长很长……
数数药物的临床试验们
别看MG指南推荐了那么多免疫抑制剂,可是与脑血管病、癫痫、帕金森病这些大病比起来,临床证据的质量就差太多了。
硫唑嘌呤最经典的随机对照双盲临床试验,最广泛引用的是一篇发表在Neurology上的文章,计划入组100个患者,实际上招募起来太慢了……最终仅仅入组了34名,加上种种原因退出的,最终活着完成试验的只有区区18名患者。虽然这个是阳性结果,可是样本数也太可怜了吧,根本谈不上亚组分析什么的。
环孢素也是指南重点推荐的免疫抑制剂,最重要的临床试验也只有一个(发了2篇文章),虽然发表的杂志很高端,新英格兰医学杂志(其中1篇)。但其实做得也很艰难,做了一半时,1987年发的新英格兰医学杂志文章入组了二十个病人,又攒了几年,1993年发的文章,前后加一起共入组了39名患者。并非由于随访久,因为随访时间才6个月,试验却做了好几年,看来是入组入得很慢……
幸好这两个药物还有阳性的随机对照实验,虽然患者数量可怜了一点,毕竟给指南一点证据。
日本人费了老大劲做了个他克莫司的临床试验,目的是把它当作激素替代药物来用。入组了80个患者,最终主要研究终点没有显著差异,不过有些次要研究终点说明还是管点用。其他的免疫抑制剂,证据就更差了。
或许时间仓促我收集文献不是特别全,希望大家在留言区多发表自己的意见。但不管怎样,MG治疗极其缺乏强有力的证据是客观事实。因此,指南的权威性也受到影响。
比如,皮质类固醇激素对MG有效已经是全世界的共识,但具体是上坡法好,还是下坡法好,不只国内的专家,国外的专家也一派一个意见。有人支持上坡法,理由是加重至危象少,但缺点是起效慢,并且虽然危象少一些但何时发生不好预期。有人支持上坡法,理由是起效快且加重期可预知,缺点是加重至危象的风险确实高一点。不同的人主导的指南,推荐也不一样。最近Neurology这篇号称international的指南,干脆把上坡法和下坡法都列了出来,并且把其优缺点也予以说明。算是照顾彼此双方的感情吧。为什么定不下来结论呢?还不是研究少,没有过硬的证据?
看过这些国外的临床试验,一方面感慨国外MG患者之稀缺的同时,也羡慕人家研究条件好。最好的临床医生+最好的医学统计专家密切协作+NINDS这种主管部门的资助与支持,从设计到实施,完美无瑕的协作。从一出发,每一个环节都懂得NEJM级别杂志的编辑和审稿人是怎样的要求,从起步就注定人家每个环节都让编辑和审稿人满意,这样的文章接收自是理所当然。
中国的重症肌无力研究,在患者群上有着天然的巨大优势,某些大的中心,给个十年八年,恨不得单中心就能轻松做出这126个患者的研究了,哪里用得上六大洲十几国联军。但是医生的高水平临床研究经验、与医学统计专家的协作、上级部门的资助与支持都是我们相对欠缺的。一旦克服这些问题,中国的重症肌无力研究应该在国际上达到更高的地位。看看国外经典研究的人数,大家努力克服克服困难,入上百八十个患者,深耕细作一下,应该有希望的啊。
欢迎大家在留言区拍砖,积极讨论!
P.S. 这个摘要我反复读了几遍,堪称典范。研究背景、目的;研究方案、入组标准、设立的主要研究终点;主要研究终点和阳性的次要研究终点的结果,结论。没一句废话,简明扼要。太值得学习了。其实对于临床应用来讲,只读这个摘要就可以掌握研究的核心内容了。
参考文献
1. Practice parameter thymectomy for autoimmune myasthenia gravis an evidence-based review report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 55:7–15, 2000.
这篇文章在美国坑了胸腺切除术。
2. International consensus guidance for myasthenia gravis. Neurology 2016;87:1–7.
这个指南太精简,建议大家上neurology网站看全文,以supplementary material的面貌挂在网站上,随便免费下载,信息超全,激素如何加量、减量,何时采用激素冲击治疗;免疫抑制剂如何加减、怎样监测;哪些药物应在MG患者中避免,很多大家常问的问题,都有细致的指导。
3. Randomized Trial of Thymectomy in Myasthenia Gravis. N Engl J Med 375: 511-522.
本文的重头戏,详细的protocol,很多数据和图表都放在附件中,附件也值得细细研读。
4. A randomized double‐blind trial of prednisolone alone or with azathioprine in myasthenia gravis. Neurology. 1998; 50(6):1778-83.
硫唑嘌呤经典文献。
5. A clinical therapeutic trial of cyclosporine in myasthenia gravis. Ann N Y Acad Sci . 1993;681:539-551
6. Preliminary results of a double-blind, randomized, placebo-controlled trial of cyclosporine in myasthenia gravis . N Engl J Med. 1987; 316(12):719-24.
文献5和6是环孢素的经典文献。
7. Randomised, double-blind, placebo-controlled study of tacrolimus in myasthenia gravis. J Neurol Neurosurg Psychiatry. 2011;82(9):970-7.
他克莫司的经典文献。


 重症肌无力病友之家 → 论文汇编 → 从NEJM胸腺切除术谈起,顺便回顾下重症肌无力的经典研究
重症肌无力病友之家 → 论文汇编 → 从NEJM胸腺切除术谈起,顺便回顾下重症肌无力的经典研究

